Вохмянина Н.В., Карпов К.П., Кащеева Т.К., Ластунова И.В.
ГКУЗ «Диагностический центр (медико-генетический)»,
ФГБУ «НИИАГ им. Д. О. Отта» СЗО РАМН,
ООО «Алкор Био»,
Г. Санкт-Петербург
Пренатальный скрининг (от английского «to screen» — просеивать, сортировать) — это комплекс диагностических мероприятий, направленный на выявление беременных женщин, имеющих повышенный риск рождения ребенка с хромосомными аномалиями и/или дефектами заращения невральной трубки (ДЗНТ). Диагностические исследования, проводимые в рамках пренатального скрининга (ПС) являются безопасными, не оказывают негативного влияния на течение беременности и развитие плода и активно используются для профилактики врожденных пороков развития плода. В настоящее время пренатальный скрининг проводится в два этапа — скрининг I триместра (10 — 13 недель 6 дней беременности) и второго (15 — 16 недель 6 дней беременности). Комбинированный скрининг (КС), или скрининг первого триместра, проводится на основании данных УЗИ и биохимического исследования крови (РАРР-А и свободная субъединица b-ХГЧ), с последующим расчетом риска рождения ребенка с синдромом Дауна. Такой скрининг является основным методом, как наиболее информативный, и проводится при постановке беременной на учет до 13 недель 6 дней включительно. Биохимический скрининг (БС), или скрининг второго триместра, использует биохимическое исследование крови (АФП и ХГЧ) при расчете риска и является вспомогательным методом, проводится при сроке беременности, установленном по данным УЗИ от 15 недель 0 дней до 16 недель 6 дней.
Пренатальный скрининг беременных в Санкт-Петербурге был начат в 1997 году. За время проведения ПС были сформированы и стандартизованы условия централизованного исследования пациентов, автоматизации проведения биохимического скрининга, использования программного обеспечения, постоянного мониторинга медиан и анализа результатов в случае пре- и постнатального выявления синдрома Дауна и других хромосомных аномалий.
В 2012 году СПб МГЦ, в рамках программ модернизации здравоохранения, наряду с другими регионами РФ, был оснащен новым оборудованием для проведения пренатального скрининга первого триместра — автоматический иммунохимический анализатор Kryptor, фирма BRAHMS GmbH, Германия, с программным обеспечением Astraia, рекомендованным Фондом медицины плода Fetal Medicine Foundation (FMF).
Возможность повышения профессионального уровня специалистов УЗ диагностики через постоянную связь с FMF, как условие получения сертификата, обязательного для работы в программе Astraia, а также высокая точность диагностического исследования за счет использования новой лабораторной технологии (Trace–метод), способствовали значительному повышению эффективности пренатального скрининга первого триместра. В то же время, обследование женщин во втором триместре беременности продолжает оставаться актуальным, несмотря на его более низкую диагностическую эффективность по сравнению с эффективностью скрининга первого триместра, и проводится в случаях поздней постановки беременной на учет, необходимости расчета сочетанного риска с учетом результатов КС и БС, отсутствия УЗИ, выполненного врачом ультразвуковой диагностики, имеющим сертификат FMF. Именно поэтому, пренатальный скрининг второго триместра требует таких же гарантий качества, надежности и высокой достоверности лабораторных исследований, как при проведении пренатального скрининга первого триместра.
В настоящее время для биохимического скрининга второго триместра в СПб МГЦ используются реагенты ООО «Компания «Алкор Био», автоматическое оборудование и программный комплекс «Исида» для расчета риска рождения ребенка с синдромом Дауна, синдромом Эдвардса, ДЗНТ и задержкой развития плода.
Точность и достоверность результатов, получаемых во втором триместре (АФП и ХГЧ), обеспечиваются централизацией лабораторных исследований (преаналитический этап), автоматизацией скрининга с использованием автоматического иммуноферментного анализатора Alisei,SEAC (Radim), Италия, программным комплексом «Исида» (аналитический этап), и мониторингом биохимических медиан, установленных в «Исиде» (постаналитический этап), при обязательном проведении контроля качества клинических лабораторных исследований.
Контроль качества лабораторных исследований — важная часть в работе любой современной лаборатории. Он позволяет выявлять ошибки, которые могут возникнуть в процессе выполнения лабораторных исследований, и оперативно проводить систему корректирующих и предупреждающих мероприятий. Процедура внутреннего контроля качества включает оценку внутрисерийной воспроизводимости (сходимости), систематической погрешности и общей воспроизводимости методики с расчетом коэффициента общей аналитической вариации CV (%), который должен соответствовать допустимому аналитическому разбросу. Благодаря внутреннему контролю качества устанавливаются правильность, точность измерений, выявляются грубые, случайные, систематические ошибки, что помогает обеспечить достоверность лабораторных исследований. Помимо внутреннего контроля качества проводится внешняя оценка качества клинических лабораторных исследований (ФСВОК) для апробации новых и совершенствования существующих методов, их стандартизации, выявления ошибок с получением рекомендаций по устранению. По данным ФСВОК, биохимические маркеры пренатального скрининга второго триместра в СПб МГЦ продемонстрировали хорошие лабораторные характеристики (рис.1), что подтверждает хорошее качество проводимых исследований. Результаты ФСВОК вместе с результатами внутреннего контроля качества, которые получают при соблюдении рекомендаций Международной организации по стандартизации (ISO), национальных нормативных документов России (приказы МЗ РФ, Государственные стандарты в области лабораторной медицины), обеспечивают стабильное снижение ложноположительных результатов.

Рис.1 Лабораторные характеристики АФП и ХГЧ, как диагностических маркеров второго триместра, по данным ФСВОК за 2013 год
Экспертная оценка стабильности медиан АФП и ХГЧ и анализ уровня биохимических маркеров крови матери при хромосомной патологии плода осуществляются специалистами НИИАГ им. Д.О. Отта. Корректировка медиан проводится несколько раз по мере накопления данных. Стабильность медиан, установленных в 2012 году, подтвердилась по результатам их мониторинга в 2013 году (см. табл. 1 и 2, рис.2 и 3). Сравнение медиан проводилось для 15 — 17 недель беременности, поскольку для этих сроков выборки полученных результатов (количество исследованных образцов) являются статистически достоверными. Для оценки сходимости квартальных медиан использовался коэффициент корреляции, который рассчитывался относительно установленных в 2012 году параметров. Полученные значения коэффициента корреляции от 99,4 до 100% для разных кварталов говорят о высокой сходимости результатов, а, следовательно, о стабильности работы тест-систем «Алкор Био» для определения АФП и ХГЧ и высоком качестве процесса лабораторного определения концентраций АФП и ХГЧ в образцах крови беременных женщин в МГЦ СПб.
Таблица 1. Медианы АФП (МГЦ СПб 2013 по кварталам)
|
Неделя беремен-ности |
Установленные медианы, нг/мл |
Кол-во образцов 1 кв., шт. |
Медиана 1 кв., нг/мл |
Кол-во образцов 2 кв., шт. |
Медиана 2 кв., нг/мл |
Кол-во образцов 3 кв., шт. |
Медиана 3 кв., нг/мл |
|
15 |
32,9 |
923 |
33,71 |
682 |
33,19 |
613 |
34,73 |
|
16 |
36,65 |
1784 |
36,66 |
1375 |
37,46 |
1118 |
40,12 |
|
17 |
42,19 |
435 |
41,94 |
320 |
42,58 |
317 |
45,63 |
|
Корреляция с установленными медианами |
0,999 |
|
0,998 |
|
0,995 |
||
Таблица 2. Медианы ХГЧ (МГЦ СПб 2013 по кварталам)
|
Неделя беремен-ности |
Установленные медианы, нг/л |
Кол-во образцов 1 кв., шт. |
Медиана 1 кв., нг/л |
Кол-во образцов 2 кв., шт. |
Медиана 2 кв., нг/л |
Кол-во образцов 3 кв., шт. |
Медиана 3 кв., нг/л |
|
15 |
35,61 |
923 |
37,17 |
682 |
36,53 |
613 |
34,94 |
|
16 |
29,99 |
1784 |
30,48 |
1375 |
29,46 |
1118 |
29,66 |
|
17 |
24,44 |
435 |
23,63 |
320 |
24,73 |
317 |
22,75 |
|
Корреляция с установленными медианами |
1,000 |
|
0,994 |
|
0,997 |
||
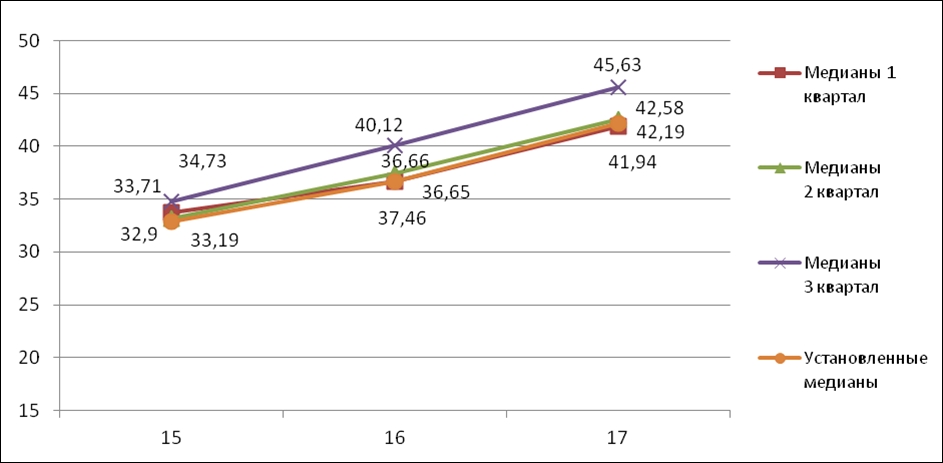
Рис.2. Динамика медиан АФП (МГЦ СПб 2013г.)
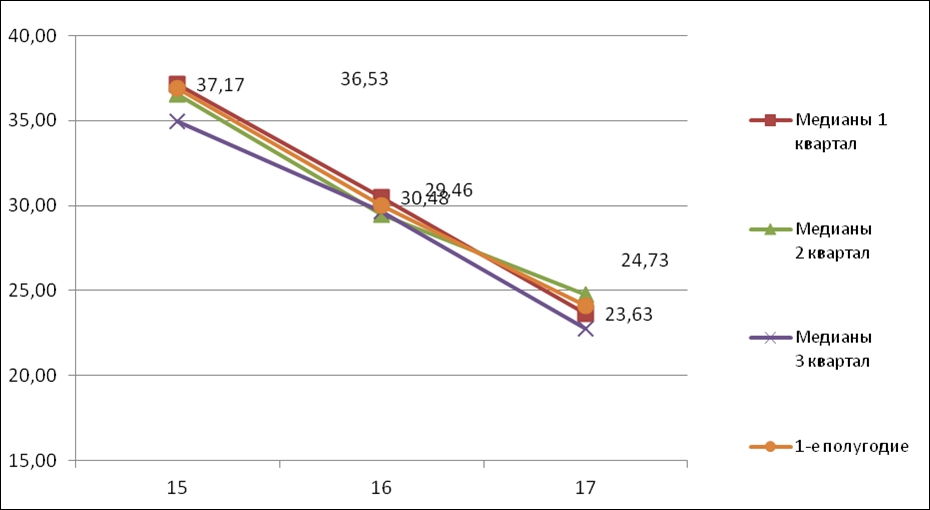
Рис. 3. Динамика медиан ХГЧ (МГЦ СПБ 2013 г.)
Несмотря на внедрение комбинированного скрининга в 9 — 13 недель часть беременных в ранние сроки минует мероприятия по оценке риска хромосомных аберраций, что определяет необходимость использования биохимического скрининга. С 2008 по 2012 гг. в группе высокого риска, сформированной по результатам пренатального скрининга второго триместра, было выявлено 53 случая синдрома Дауна из 84.
Высокие надежность, достоверность и качество исследований, подтвержденные методами статистического анализа, позволяют считать биохимический скрининг с определением АФП и ХГЧ актуальным методом пренатальной диагностики.